Koľko rizikových skupín existuje z hľadiska vzniku diabetu 2. typu
Odborná redakcia DIA News
Nové výskumy potvrdili, že diabetes 2. typu (DM 2) predstavuje heterogénne ochorenie. Podľa charakteristiky pacientov a priebehu ochorenia môžeme DM 2 klasifikovať minimálne do 5 klastrov (Ahlqvist et al., 2018; Dennis et al., 2019). Zákonite sa preto vynára otázka, koľko subfenotypov založených na patofyziológii majú osoby so zvýšeným rizikom manifestácie DM 2. Epidemiologické údaje z USA ukazujú, že až 35 % dospelých môže mať prediabetes, ale len u relatívne malej časti z nich, a to u cca 5 – 10 % sa ročne manifestuje DM 2. Na druhej strane až 59 % osôb s prediabetom/intermediárnym diabetom sa môže spontánne vrátiť do stavu normoglykémie v časovom intervale 5 rokov. Výsledky sú však ovplyvnené rôznymi definíciami prediabetu (Richter et al., 2018; Udler, 2021). Odporúčania odborných spoločností International Diabetes Federation (IDF) a American Diabetes Association (ADA) odporúčajú aktívne vyhľadávať osoby so zvýšeným rizikom manifestácie diabetu so zreteľom na možnú prevenciu ochorenia a možnosť včasného záchytu DM 2 s cieľom znížiť riziko vzniku komplikácií (Aschner, 2017; ADA 2021). Identifikácia osôb s rizikom vzniku DM 2 má preto veľký význam pre klinickú prax z pohľadu možnej prevencie alebo oddialenia klinickej manifestácie ochorenia a lepšieho manažmentu samotného DM 2 (Udler, 2021). Súčasné definície prediabetu neodrážajú subfenotyp a patofyziológiu vzniku DM 2 a ani vývoj ochorenia (Wagner et al., 2021).
Tohto roku bola publikovaná analýza rizikových jedincov pre manifestáciu DM 2 s využitím údajov z orálnych glukózových tolerančných testov (75 g – OGTT), stanovenia c-peptidu a lipidov, distribúcie tuku v tele prostredníctvom NMR merania, steatózy pečene a genetického rizika. Cieľom bolo stanoviť relatívne jednoduché parametre identifikujúce rizikových jedincov v klinickej praxi. Analýza bola urobená na skupine 899 účastníkov štúdií Tübingen Family Study a Tübingen Lifestyle Program (TUEF/TULIP). Do štúdií boli zaradení jedinci s potvrdeným prediabetom v súčasnosti alebo v minulosti, s výskytom DM 2 v rodine, BMI > 27 kg/m2 alebo gestačným diabetom. Následne boli výsledky potvrdené na 6 810 účastníkoch Whitehall II štúdie z Veľkej Británie (Wagner et al., 2021). Klinická manifestácia DM 2 v jednotlivých skupinách bola hodnotená v časovom intervale 4,1 roka (priemer) na TUEF/TULIP vzorke a 16,3 roku (priemer) vo Whitehall II vzorke.
Tab. č. 1: Na základe zistených výsledkov je možné rozdeliť rizikových jedincov do 6 skupín (Wagner et al., 2021)
Odporúčania odborných spoločností International Diabetes Federation (IDF) a American Diabetes Association (ADA) odporúčajú aktívne vyhľadávať osoby so zvýšeným rizikom manifestácie diabetu so zreteľom na možnú prevenciu ochorenia a možnosť včasného záchytu DM 2 s cieľom znížiť riziko vzniku komplikácií (Aschner, 2017; ADA 2021). Identifikácia osôb s rizikom vzniku DM 2 má preto veľký význam pre klinickú prax z pohľadu možnej prevencie alebo oddialenia klinickej manifestácie ochorenia a lepšieho manažmentu samotného DM 2 (Udler, 2021). Súčasné definície prediabetu neodrážajú subfenotyp a patofyziológiu vzniku DM 2 a ani vývoj ochorenia (Wagner et al., 2021).
Tohto roku bola publikovaná analýza rizikových jedincov pre manifestáciu DM 2 s využitím údajov z orálnych glukózových tolerančných testov (75 g – OGTT), stanovenia c-peptidu a lipidov, distribúcie tuku v tele prostredníctvom NMR merania, steatózy pečene a genetického rizika. Cieľom bolo stanoviť relatívne jednoduché parametre identifikujúce rizikových jedincov v klinickej praxi. Analýza bola urobená na skupine 899 účastníkov štúdií Tübingen Family Study a Tübingen Lifestyle Program (TUEF/TULIP). Do štúdií boli zaradení jedinci s potvrdeným prediabetom v súčasnosti alebo v minulosti, s výskytom DM 2 v rodine, BMI > 27 kg/m2 alebo gestačným diabetom. Následne boli výsledky potvrdené na 6 810 účastníkoch Whitehall II štúdie z Veľkej Británie (Wagner et al., 2021). Klinická manifestácia DM 2 v jednotlivých skupinách bola hodnotená v časovom intervale 4,1 roka (priemer) na TUEF/TULIP vzorke a 16,3 roku (priemer) vo Whitehall II vzorke.
Tab. č. 1: Na základe zistených výsledkov je možné rozdeliť rizikových jedincov do 6 skupín (Wagner et al., 2021)
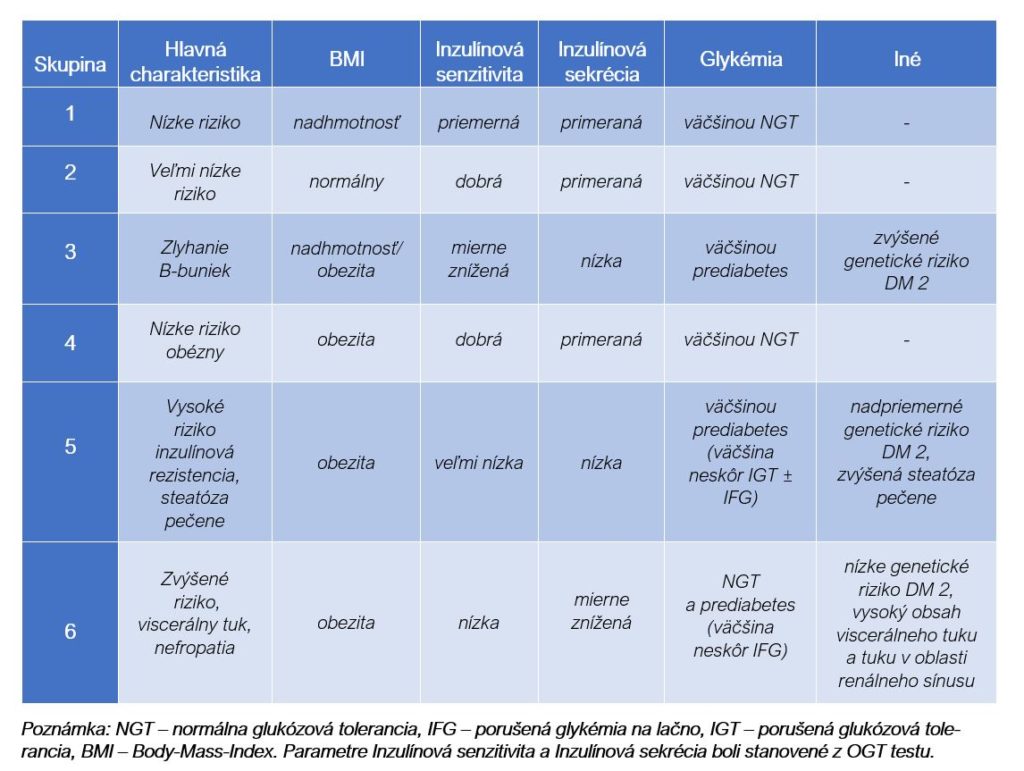
- Skupiny 3, 5 a 6 mali zvýšenú glykémiu a spoločný znak – nadhmotnosť alebo obezitu.
- Avšak len jedinci v skupinách 3 a 5 mali vysoké riziko manifestácie DM 2.
- Jedinci v skupine 6 mali zvýšené riziko DM 2, ale zvýšené riziko ochorenia obličiek a mortality zo všetkých príčin.
- Zvýšená mortalita v skupine 6 v porovnaní so skupinou 1 zostala aj po adjustovaní na fajčenie a lipidy.
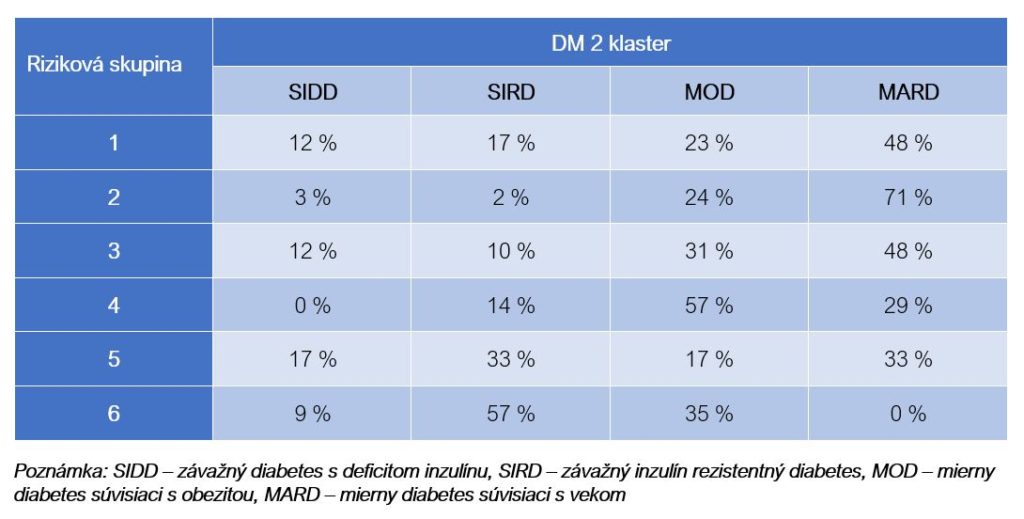 Prepojenie rizikových skupín s klastrami DM 2 umožňuje predikciu ďalšieho vývoja, čo je veľmi dôležité pre ďalšiu stratégiu liečby pacienta. Pre SIDD klaster (závažný diabetes s deficitom inzulínu) sú typické včasné prejavy diabetickej retinopatie, oveľa častejšie ako vo zvyšných klastroch, a taktiež vysoké riziko pre vznik daného ochorenia. Pacienti majú kratší časový interval k nutnosti nasadenia druhého perorálneho antidiabetika v dôsledku nedostatočnej kontroly glykémie a najdlhší časový interval na dosiahnutie cieľových hodnôt glykozylovaného hemoglobínu HbA1c < 6,9 %. Autori zdôrazňujú, že pacienti v tomto klastri veľmi často zotrvávajú na liečbe perorálnymi antidiabetikami, aj keď by už mala byť nasadená liečba inzulínom (Prasad & Groop, 2019).
Pacienti, ktorí patria do klastra SIRD (závažný inzulín rezistentný diabetes) majú vysoké riziko diabetického ochorenia obličiek definované ako perzistentná mikroalbuminúria v porovnaní s inými klastrami, a to aj pri zohľadnení podobnosti v liečbe diabetu. Typický je aj vyšší výskyt nealkoholickej steatózy pečene v tejto skupine. Liečba inzulínom v tomto klastri zvyšuje u týchto pacientov senzitivitu k inzulínu. Títo pacienti potrebujú veľmi „agresívnu“ liečbu ochorenia s cieľom zabrániť komplikáciám spojeným s diabetom (Prasad & Groop, 2019).
V klastroch MOD (mierny diabetes súvisiaci s obezitou) a MARD (mierny diabetes súvisiaci s vekom) je relatívne nízke riziko mikrovaskulárnych komplikácií spojených s diabetom. Prvý z nich je spojený s obezitou a odráža negatívne dôsledky obezity s inzulínovou rezistenciou. Druhý uvedený klaster sa spája s „bežnou“ obezitou bez inzulínovej rezistencie. (Prasad & Groop, 2019).
Identifikácia jednotlivých subfenotypov rizikových pacientov z hľadiska manifestácie tak predstavuje ďalší významný krok, ktorý vedie k personalizovanej prevencii a liečbe DM 2. Personalizovaná medicína leží v centre zvýšeného záujmu American Diabetes Association (ADA) a European Association for the Study of Diabetes (EASD) už od roku 2018, keď spoločne oznámili novú iniciatívu v tejto oblasti (Precision Medicine in Diabetes Initiative (PMDI)). Jedným z dôvodov pre vznik tejto iniciatívy bol cieľ znížiť celosvetový vysoký nárast diabetu. Obidve organizácie vydali v minulom roku spoločné vyhlásenie ohľadne personalizovanej medicíny, v ktorom popísali východiská, postup a ciele aktivity vrátane časového harmonogramu. Okrem iného zdôrazňujú význam detailnejšej stratifikácie diabetu 2. typu so zreteľom na liečbu a prevenciu tohto ochorenia (Chung et al., 2020).
Literatúra
Prepojenie rizikových skupín s klastrami DM 2 umožňuje predikciu ďalšieho vývoja, čo je veľmi dôležité pre ďalšiu stratégiu liečby pacienta. Pre SIDD klaster (závažný diabetes s deficitom inzulínu) sú typické včasné prejavy diabetickej retinopatie, oveľa častejšie ako vo zvyšných klastroch, a taktiež vysoké riziko pre vznik daného ochorenia. Pacienti majú kratší časový interval k nutnosti nasadenia druhého perorálneho antidiabetika v dôsledku nedostatočnej kontroly glykémie a najdlhší časový interval na dosiahnutie cieľových hodnôt glykozylovaného hemoglobínu HbA1c < 6,9 %. Autori zdôrazňujú, že pacienti v tomto klastri veľmi často zotrvávajú na liečbe perorálnymi antidiabetikami, aj keď by už mala byť nasadená liečba inzulínom (Prasad & Groop, 2019).
Pacienti, ktorí patria do klastra SIRD (závažný inzulín rezistentný diabetes) majú vysoké riziko diabetického ochorenia obličiek definované ako perzistentná mikroalbuminúria v porovnaní s inými klastrami, a to aj pri zohľadnení podobnosti v liečbe diabetu. Typický je aj vyšší výskyt nealkoholickej steatózy pečene v tejto skupine. Liečba inzulínom v tomto klastri zvyšuje u týchto pacientov senzitivitu k inzulínu. Títo pacienti potrebujú veľmi „agresívnu“ liečbu ochorenia s cieľom zabrániť komplikáciám spojeným s diabetom (Prasad & Groop, 2019).
V klastroch MOD (mierny diabetes súvisiaci s obezitou) a MARD (mierny diabetes súvisiaci s vekom) je relatívne nízke riziko mikrovaskulárnych komplikácií spojených s diabetom. Prvý z nich je spojený s obezitou a odráža negatívne dôsledky obezity s inzulínovou rezistenciou. Druhý uvedený klaster sa spája s „bežnou“ obezitou bez inzulínovej rezistencie. (Prasad & Groop, 2019).
Identifikácia jednotlivých subfenotypov rizikových pacientov z hľadiska manifestácie tak predstavuje ďalší významný krok, ktorý vedie k personalizovanej prevencii a liečbe DM 2. Personalizovaná medicína leží v centre zvýšeného záujmu American Diabetes Association (ADA) a European Association for the Study of Diabetes (EASD) už od roku 2018, keď spoločne oznámili novú iniciatívu v tejto oblasti (Precision Medicine in Diabetes Initiative (PMDI)). Jedným z dôvodov pre vznik tejto iniciatívy bol cieľ znížiť celosvetový vysoký nárast diabetu. Obidve organizácie vydali v minulom roku spoločné vyhlásenie ohľadne personalizovanej medicíny, v ktorom popísali východiská, postup a ciele aktivity vrátane časového harmonogramu. Okrem iného zdôrazňujú význam detailnejšej stratifikácie diabetu 2. typu so zreteľom na liečbu a prevenciu tohto ochorenia (Chung et al., 2020).
Literatúra
- Ahlqvist, E. et al. (2018): Lancet Diabetes Endocrinol., 6, 361–369
- American Diabetes Asociation (2021): Diabetes Care, 44 (Suppl. 1), S34–S39
- Aschner, P. (2017): Diabetes Voice, 63, 17-18
- Dennis, J.M. et al. (2019): Lancet Diabetes Endocrinol., 7, 442–451
- Chung, W.K. et al. (2020): Diabetes Care, 43, 1617–1635
- Prasad, R.B., Groop, L. (2019): J. Intern. Med., 285, 40–48
- Richter, B. et al. (2018): Cochrane Database Syst. Rev., 10, CD012661
- Udler, M.S: (2021): Nature Med., 27, 22-25
- Wagner, R. et al. (2021): Nature Med., 27, 49-57


