Liečba hypercholesterolémie inhibítorom PCSK9 alirokumabom u vysoko rizikovej pacientky s diabetickou kardiomyopatiou
MUDr. Michal Daniš Interná ambulancia Trebišov
Úvod Etiológia aterosklerózy u pacientov s diabetes mellitus je multifaktoriálna a ochorenie sa vyvíja niekoľko rokov pred stanovením diagnózy diabetes mellitus (DM). Vyše 50 % novodiagnostikovaných diabetikov má už prítomnú ischemickú chorobu srdca. Riziko aterosklerotických príhod je u diabetikov dva- až štyrikrát vyššie v porovnaní s nediabetickou populáciou. Aterosklerotické komplikácie sú u 65 % diabetikov príčinou úmrtia (55 % kardiovaskulárne a 10 % cerebrovaskulárne príčiny). Diabetes mellitus 2. typu zvyšuje riziko manifestácie aterosklerotických komplikácií prostredníctvom početných metabolických mechanizmov asociovaných so skupinou rizikových faktorov známych ako metabolický syndróm.1 Diabetická dyslipidémia je charakterizovaná vysokou hladinou plazmatických triglyceridov (TG) a časticami lipoproteínového cholesterolu s nízkou hustotou (LDL-C) a nízkym obsahom lipoproteínového cholesterolu s vysokou hustotou (HDL-C). Jedinci s dyslipidémiou majú vysoké 10-ročné riziko aterosklerotického kardiovaskulárneho ochorenia (Atherosclerotic Cardiovascular Disease/ASCVD) a majú byť manažovaní zmenou životného štýlu a užívaním hypolipidemík.
Dyslipidémia je bežne charakterizovaná zvýšenými koncentráciami LDL-C a nízkou hladinou HDL-C.2 Tieto charakteristiky sa tiež považujú za dôležité kardio-metabolické rizikové faktory, zvyšujú riziko makrovaskulárnych a mikrovaskulárnych komplikácií u diabetu 2. typu pre rozvoj kardiovaskulárnych ochorení.3 Dyslipidémia pozostávajúca z vysokých hladín LDL-C, TG a nízkeho HDL-C je široko uznávaný lipidový vzorec, ktorý je často spojený s rozvojom koronárnej choroby srdca. Štúdia naznačila, že dyslipidémia u diabetických pacientov by sa mala liečiť v rámci primárnej prevencie s rovnakou intenzitou, aká sa odporúča pre sekundárnu prevenciu u pacientov s kardiovaskulárnym ochorením ešte pred jeho rozvojom. Prísne dodržiavanie liečby je nevyhnutné na využitie maximálneho prínosu terapie. Zmeny životného štýlu prispievajú k zníženiu LDL-C, TG, krvného tlaku, glukózy a telesnej hmotnosti, môžu zvyšovať hladinu HDL-C a sú významným doplnkom medikamentóznej terapie.4
Zvýšená hladina aterogénneho cholesterolu sa považuje za hlavnú príčinu aterosklerózy, kľúčového základného procesu, ktorý prispieva k väčšine aterosklerotických kardiovaskulárnych ochorení (ASCVD). Preto sa odporúča zníženie zvýšených hladín aterogénneho cholesterolu na zníženie ASCVD a možno ho dosiahnuť znížením aterogénneho cholesterolu prostredníctvom viacerých spôsobov vrátane životného štýlu a farmakologickej liečby. Intenzita terapie na zníženie rizika by mala byť individualizovaná na základe absolútneho rizika pacienta pre príhodu ASCVD a pri hodnotení potenciálnych prínosov a rizík terapií na zníženie rizika by sa malo zvážiť strednodobé aj dlhodobé/celoživotné riziko.5 Súčasne sa odporúča manažment nelipidových rizikových faktorov ASCVD, najmä korekcia vysokého krvného tlaku, vylúčenie fajčenia, dôsledná liečba diabetes mellitus a redukcia hmotnosti u obéznych pacientov.
Kazuistika
V ďalšom texte uvádzame príklad efektívneho manažmentu dyslipidémie u pacientky s diabetom 2. typu s hypercholesterolémiou pri intolerancii statínov a ezetimibu. 69-ročná žena s diabetes mellitus 2. typu v štádiu chronických komplikácií bola opakovane hospitalizovaná pre akcelerovanú artériovú hypertenziu so súčasným chronickým zlyhaním ľavej komory, s dokumentovanými aterosklerotickými zmenami na karotídach a poškodenými srdcovými chlopňami. Pacientka je liečená na artériovú hypertenziu a hypercholesterolémiu od roku 2015. V tom čase bola jej hmotnosť 87 kg, výška 170 cm (BMI = 29,8 kg/m²) a krvný tlak 140/90 mmHg. Mala sedavý životný štýl, prejavovala sa nešpecifickými sťažnosťami na únavu a nedostatok celkového pocitu pohody. Pacientka má pozitívnu rodinnú anamnézu kardiovaskulárnych ochorení: otec zomrel na infarkt myokardu, mladší brat mal pred 5 rokmi ischemickú cievnu mozgovú príhodu a navyše matka a staršia sestra mali diabetes 2. typu. Po začatí liečby atorvastatínom došlo k miernemu poklesu hladín HDL-C a TG, liečbu pacientka netolerovala pre myalgie a celkovú slabosť, po ich vysadení došlo k ústupu ťažkostí, avšak došlo ku vzostupu lipidov. Pre vysoké kardiálne riziko pri vysokej hladine LDL-C bol do hypolipidemickej liečby nasadený ezetimib v dávke 10 mg/deň, avšak pre výrazné dyspeptické ťažkosti a pocit nauzey ho pacientka užívala s prestávkami, pričom po jeho vysadení došlo k ústupu ťažkostí.
Iniciálnym krokom manažmentu aterogénnej dyslipidémie u diabetu 2. typu sú zmeny životného štýlu vrátane zvýšenej fyzickej aktivity a diétnych úprav.5 V našom prípade, keď sa upravil životný štýl a súčasne bola dodržiavaná liečba podľa odporúčania lekára, hladiny LDL-C sa upravili. Pacientke bol indikovaný fenofibrát v dávke 145 mg, ktorý dobre tolerovala. Fibráty majú významný vplyv na reverzný transport cholesterolu, významne znižujú hladinu triacylglycerolov, stredne znižujú celkový a LDL-cholesterol a zvyšujú hladinu HDL-cholesterolu. V našom prípade sa tento efekt liečby potvrdil.
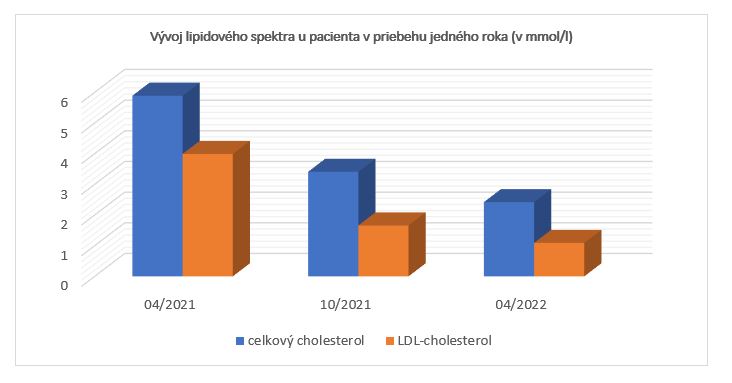
Následné ultrasonografické vyšetrenie extrakraniálnych a intrakraniálnych ciev dokumentovalo aterosklerotické zmeny vľavo na ACC smerom do ACI do 40 %, vpravo 30 %. V apríli 2021 bol celkový cholesterol 5,89 mmol/l a LDL cholesterol 3,99 mmol/l. Preto bol k fenofibrátu pridaný inhibítor PCSK9 alirokumab. Bol podávaný každé dva týždne subkutánne
v dávke 150 mg. Po 6, resp. 12 mesiacoch liečby bolo zistené významné zníženie hladín celkového cholesterolu (3,41 resp. 2,42) a LDL-C (1,66 resp. 1,09 mmol/l). Aplikácia lieku prebieha bez lokálnych komplikácií. Pacientka v súčasnosti užíva liečbu pravidelne. Liečbu hodnotí veľmi pozitívne, želá si zotrvať na danej liečbe.
Diabetická dyslipidémia je charakterizovaná vysokou hladinou plazmatických triglyceridov (TG) a časticami lipoproteínového cholesterolu s nízkou hustotou (LDL-C) a nízkym obsahom lipoproteínového cholesterolu s vysokou hustotou (HDL-C). Jedinci s dyslipidémiou majú vysoké 10-ročné riziko aterosklerotického kardiovaskulárneho ochorenia (Atherosclerotic Cardiovascular Disease/ASCVD) a majú byť manažovaní zmenou životného štýlu a užívaním hypolipidemík.
Dyslipidémia je bežne charakterizovaná zvýšenými koncentráciami LDL-C a nízkou hladinou HDL-C.2 Tieto charakteristiky sa tiež považujú za dôležité kardio-metabolické rizikové faktory, zvyšujú riziko makrovaskulárnych a mikrovaskulárnych komplikácií u diabetu 2. typu pre rozvoj kardiovaskulárnych ochorení.3 Dyslipidémia pozostávajúca z vysokých hladín LDL-C, TG a nízkeho HDL-C je široko uznávaný lipidový vzorec, ktorý je často spojený s rozvojom koronárnej choroby srdca. Štúdia naznačila, že dyslipidémia u diabetických pacientov by sa mala liečiť v rámci primárnej prevencie s rovnakou intenzitou, aká sa odporúča pre sekundárnu prevenciu u pacientov s kardiovaskulárnym ochorením ešte pred jeho rozvojom. Prísne dodržiavanie liečby je nevyhnutné na využitie maximálneho prínosu terapie. Zmeny životného štýlu prispievajú k zníženiu LDL-C, TG, krvného tlaku, glukózy a telesnej hmotnosti, môžu zvyšovať hladinu HDL-C a sú významným doplnkom medikamentóznej terapie.4
Zvýšená hladina aterogénneho cholesterolu sa považuje za hlavnú príčinu aterosklerózy, kľúčového základného procesu, ktorý prispieva k väčšine aterosklerotických kardiovaskulárnych ochorení (ASCVD). Preto sa odporúča zníženie zvýšených hladín aterogénneho cholesterolu na zníženie ASCVD a možno ho dosiahnuť znížením aterogénneho cholesterolu prostredníctvom viacerých spôsobov vrátane životného štýlu a farmakologickej liečby. Intenzita terapie na zníženie rizika by mala byť individualizovaná na základe absolútneho rizika pacienta pre príhodu ASCVD a pri hodnotení potenciálnych prínosov a rizík terapií na zníženie rizika by sa malo zvážiť strednodobé aj dlhodobé/celoživotné riziko.5 Súčasne sa odporúča manažment nelipidových rizikových faktorov ASCVD, najmä korekcia vysokého krvného tlaku, vylúčenie fajčenia, dôsledná liečba diabetes mellitus a redukcia hmotnosti u obéznych pacientov.
Kazuistika
V ďalšom texte uvádzame príklad efektívneho manažmentu dyslipidémie u pacientky s diabetom 2. typu s hypercholesterolémiou pri intolerancii statínov a ezetimibu. 69-ročná žena s diabetes mellitus 2. typu v štádiu chronických komplikácií bola opakovane hospitalizovaná pre akcelerovanú artériovú hypertenziu so súčasným chronickým zlyhaním ľavej komory, s dokumentovanými aterosklerotickými zmenami na karotídach a poškodenými srdcovými chlopňami. Pacientka je liečená na artériovú hypertenziu a hypercholesterolémiu od roku 2015. V tom čase bola jej hmotnosť 87 kg, výška 170 cm (BMI = 29,8 kg/m²) a krvný tlak 140/90 mmHg. Mala sedavý životný štýl, prejavovala sa nešpecifickými sťažnosťami na únavu a nedostatok celkového pocitu pohody. Pacientka má pozitívnu rodinnú anamnézu kardiovaskulárnych ochorení: otec zomrel na infarkt myokardu, mladší brat mal pred 5 rokmi ischemickú cievnu mozgovú príhodu a navyše matka a staršia sestra mali diabetes 2. typu. Po začatí liečby atorvastatínom došlo k miernemu poklesu hladín HDL-C a TG, liečbu pacientka netolerovala pre myalgie a celkovú slabosť, po ich vysadení došlo k ústupu ťažkostí, avšak došlo ku vzostupu lipidov. Pre vysoké kardiálne riziko pri vysokej hladine LDL-C bol do hypolipidemickej liečby nasadený ezetimib v dávke 10 mg/deň, avšak pre výrazné dyspeptické ťažkosti a pocit nauzey ho pacientka užívala s prestávkami, pričom po jeho vysadení došlo k ústupu ťažkostí.
Iniciálnym krokom manažmentu aterogénnej dyslipidémie u diabetu 2. typu sú zmeny životného štýlu vrátane zvýšenej fyzickej aktivity a diétnych úprav.5 V našom prípade, keď sa upravil životný štýl a súčasne bola dodržiavaná liečba podľa odporúčania lekára, hladiny LDL-C sa upravili. Pacientke bol indikovaný fenofibrát v dávke 145 mg, ktorý dobre tolerovala. Fibráty majú významný vplyv na reverzný transport cholesterolu, významne znižujú hladinu triacylglycerolov, stredne znižujú celkový a LDL-cholesterol a zvyšujú hladinu HDL-cholesterolu. V našom prípade sa tento efekt liečby potvrdil.
Následné ultrasonografické vyšetrenie extrakraniálnych a intrakraniálnych ciev dokumentovalo aterosklerotické zmeny vľavo na ACC smerom do ACI do 40 %, vpravo 30 %. V apríli 2021 bol celkový cholesterol 5,89 mmol/l a LDL cholesterol 3,99 mmol/l. Preto bol k fenofibrátu pridaný inhibítor PCSK9 alirokumab. Bol podávaný každé dva týždne subkutánne
v dávke 150 mg. Po 6, resp. 12 mesiacoch liečby bolo zistené významné zníženie hladín celkového cholesterolu (3,41 resp. 2,42) a LDL-C (1,66 resp. 1,09 mmol/l). Aplikácia lieku prebieha bez lokálnych komplikácií. Pacientka v súčasnosti užíva liečbu pravidelne. Liečbu hodnotí veľmi pozitívne, želá si zotrvať na danej liečbe.
Graf č.1: Vývoj lipidového spektra u pacienta po začatí liečby inhibítormi PCSK9 alirokumabom v priebehu jedného roka
- Haffner SM. Mangement of dyslipidemia in adults with diabetes. Diabetes Care 1998; 21: 160–178
- Mooradian AD (2009) Dyslipidemia in type 2 diabetes mellitus. Nat Clin Pract Endocrinol Metab 5: 150-159.
- Farmer JA (2008) Diabetic dyslipidemia and atherosclerosis: evidence from clinical trials. CurrDiab Rep 8: 71-77.
- Kataokam Y, Uno K, Nicholls SJ (2011) Management of Dyslipidemia in Patients with Diabetes. US Endocrinol 7: 40–45
- Jacobson TA, Ito MK, Maki KC, Orringer CE, Bays HE, et al. (2014) National Lipid Association recommendations for patient-centered management of dyslipidemia: part 1 – executive summary. J Clin Lipidol 8: 473-488.
- American Diabetes Association, Bantle JP, Wylie-Rosett J, Albright AL, Apovian CM, et al. (2008) Nutrition recommendations and interventions for diabetes: a position statement of the American Diabetes Association. Diabetes Care 31 Suppl 1: S61-S78.


